Płytki krwi
Płytki krwi, zwane również trombocytami, stanowią ważny składnik układu krzepnięcia krwi. Są to komórki pozbawione jąder komórkowych, płaskie, nieregularnie okrągłe, owalne lub podłużone. Ich cytoplazma jest jasnoniebieska i może zawierać drobne, azurofilne ziarnistości1. W aktywowanych płytkach krwi mogą być widoczne tzw. „nibynóżki”.
Płytki krwi powstają w szpiku kostnym. Megakariocyty wywodzą się z bipotencjalnych prekursorów magakariocytów-erytrocytów. Poprzez oderwanie fragmentu cytoplazmy megakariocytów powstają makrotrombocyty (Ryc. 1) oraz płytki krwi.

W zależności od publikacji, średni czas przeżycia płytek krwi we krwi obwodowej wynosi od 3 do 9 dni1. W porównaniu z innymi ssakami konie cechują się jedną z najniższych liczbą płytek krwi1. W ocenie rozmazu krwi, 6-10 trombocytów w polu widzenia pod dużym powiększeniem (powiększenie 1000x pod imersją) pozwala stwierdzić wystarczającą liczbę płytek krwi. W zależności od publikacji, norma dla płytek krwi w badaniu hematologicznym wynosi 90 – 350 G/l (Laboklin 90-300 G/l)1.
Preanalityka
Preanalityka odgrywa ważną rolę w zapewnieniu wiarygodnych wyników laboratoryjnych. Dotyczy to nie tylko płytek krwi, ale wszystkich parametrów hematologicznych. Nieprawidłowe pobranie krwi, zbyt duży ucisk lub niewłaściwa kolejność probówek, do których pobierana jest krew, może powodować aktywację płytek krwi. Prowadzi to do powstania mniejszych lub większych skrzepów, które mogą fałszować wyniki a nawet uniemożliwiać przeprowadzenie badania. Pobranie krwi najlepiej przeprowadzić w warunkach bezstresowych i nie po wysiłku (treningu). Należy unikać nadmiernego ucisku. Jeżeli chodzi o kolejność probówek to najlepiej jako pierwszą napełnić probówkę na surowicę, a probówkę z EDTA jako ostatnią. W przypadku pobierania krwi tylko na EDTA, pierwsze krople krwi należy pominąć. U koni liczba trombocytów jest właściwie niezależna od warunków przechowywania do 24 godzin od pobrania krwi3.
Badanie liczby płytek należy przeprowadzić na pełnej krwi z antykoagulantem. Dokonując porównania antykoagulantów: kwasu K3-etylodiaminotetraoctowego (EDTA), heparyny litowej (heparyna) i cytrynianu sodu (cytrynian), można stwierdzić znaczne odchylenia dotyczące parametrów płytkowych we krwi heparynowej3.
Użycie heparyny jako antykoagulantu powoduje większe formowanie się agregatów płytek, a tym samym otrzymuje się fałszywie zaniżoną liczbę płytek krwi4. EDTA jest najodpowiedniejszym antykoagulantem do badania morfologicznego krwi. Należy jednak również zaznaczyć iż opisano pojedyncze przypadki małopłytkowości rzekomej u koni wywołanej EDTA, który prowadzi do większego formowania się agregatów płytek krwi7. Mniejszą liczbę agregatów można uzyskać poprzez szybki pomiar – w ciągu 2 godzin od pobrania krwi i poprzez ogrzanie próbki do 37oC przed badaniem8.
EDTA jest antykoagulantem z wyboru do oznaczania liczby płytek krwi. Krew powinna zostać przebadana w ciągu 24 godzin od pobrania i w miarę możliwości przechowywana schłodzona.
Wskazówka: Styropianowe pudełko zabezpieczy próbki krwi przed wysoką i niską temperaturą. Warto mieć takie pudełko w samochodzie podczas wizyt u pacjentów w terenie.
Badanie laboratoryjne
Liczba płytek krwi stanowi element właściwie każdego badania morfologicznego. Ocenę liczby płytek można również zamówić jako pojedyncze badanie. Należy zawsze wykonać rozmaz krwi bezpośrednio przed lub po badaniu na analizatorze. Rozmaz krwi należy wysuszyć na powietrzu, a następnie zabarwić barwieniem Wright-Giemsy lub Diff-Quick (Ryc. 2a i 2b).


Do dalszej oceny / interpretacji potrzebna jest szczegółowa historia pacjenta (np. kontakt z czynnikami zakaźnymi – wirusy, bakterie, pasożyty? gorączka? objawy z układu pokarmowego? objawy z układu oddechowego?) oraz dokładne badanie kliniczne.
Ocenę mikroskopową płytek rozpoczyna się od powiększenia 100x (obiektyw 10x). Kraniec rozmazu (tzw. wąsy rozmazu) bada się pod kątem obecności agregatów (zlepów) płytek. Następnie w polu obliczeń (gdzie krwinki są dobrze rozłożone) zlicza się płytki krwi przy powiększeniu 1000x (obiektyw 100x). Aby wyliczyć przybliżoną liczbę trombocytów, średnią z 10 pól widzenia mnoży się przez 15 – 20. Rozmaz krwi może być wykorzystany do weryfikacji obecności zlepów (Ryc. 3), gdy wyliczona liczba płytek jest niska lub chcemy potwierdzić małopłytkowość. Obecność dużych i/lub licznych agregatów płytkowych sugeruje, że obniżenie liczby płytek stanowi artefakt. Jak to wygląda na przykładzie? Obecnych jest 98 płytek krwi w 10 polach widzenia. Średnia wynosi 9,8 płytki krwi w polu widzenia (wpw). Liczbę tę zaokrągla się do 10 i mnoży razy 15.
Szacunkowa liczba płytek jaką otrzymujemy u tego koni wynosi zatem 150 G/l.

W przypadku potwierdzenia trombocytopenii w rozmazie krwi, zalecane są dalsze badania. Dobór badań zależy od wywiadu oraz podejrzewanego rozpoznania, np.
- Badania PCR: np. w kierunku Babesia sp., Anaplasma sp.,
- Koagulogram: PT, aPTT, czas trombinowy, fibrynogen
- Badania serologiczne: np. anemia zakaźna koni (EIA), herpeswirus koni (EHV)
- Badania hematologiczne: przeciwciała przeciwpłytkowe
- Biopsja i cytologia szpiku kostnego. w razie potrzeby
Małopłytkowość
W większości przypadków, małopłytkowość u koni stwierdza się przypadkowo. Małopłytkowość to spadek liczby płytek krwi poniżej specyficznej gatunkowo normy9. Wskazuje ona na patologiczny proces, który może prowadzić do zaburzeń krzepnięcia gdy liczba płytek spadnie znacząco10. Często obecny jest więcej niż jeden mechanizm małopłytkowości. O trombocytopenii rzekomej mówimy wtedy, gdy nie wszystkie obecne we krwi płytki zostaną zaliczone do liczby płytek krwi. Dlatego też ocena mikroskopowa rozmazu krwi jest zawsze zalecana jako pierwszy sposób potwierdzenia małopłytkowości10.
Przyczyny prawdziwej małopłytkowości to: zmniejszona produkcja w szpiku kostnym, zwiększone zużycie, zwiększone niszczenie płytek krwi lub zwiększona ich sekwestracja (Tabela 1)10,11.
Objawy kliniczne małopłytkowości
U koni małopłytkowość występuje wtórnie do szeregu różnych chorób podstawowych12.
Obraz kliniczny odpowiada zwykle przyczynie zaburzeń. Objawy są typowo rzadkie w przypadku nieznacznej do umiarkowanej małopłytkowości (90 – 30 G/l) jeżeli hemostaza wtórna nie jest zaburzona.
Znaczna małopłytkowość (< 30 G/l) prowadzi do zmian w pierwotnej hemostazie13,14. U pacjentów pojawiają się wybroczyny, widoczne głównie na błonach śluzowych i twardówce. Zdarza się również nasilone krwawienie z nosa. Przy pobieraniu krwi występuje przedłużone krwawienie.
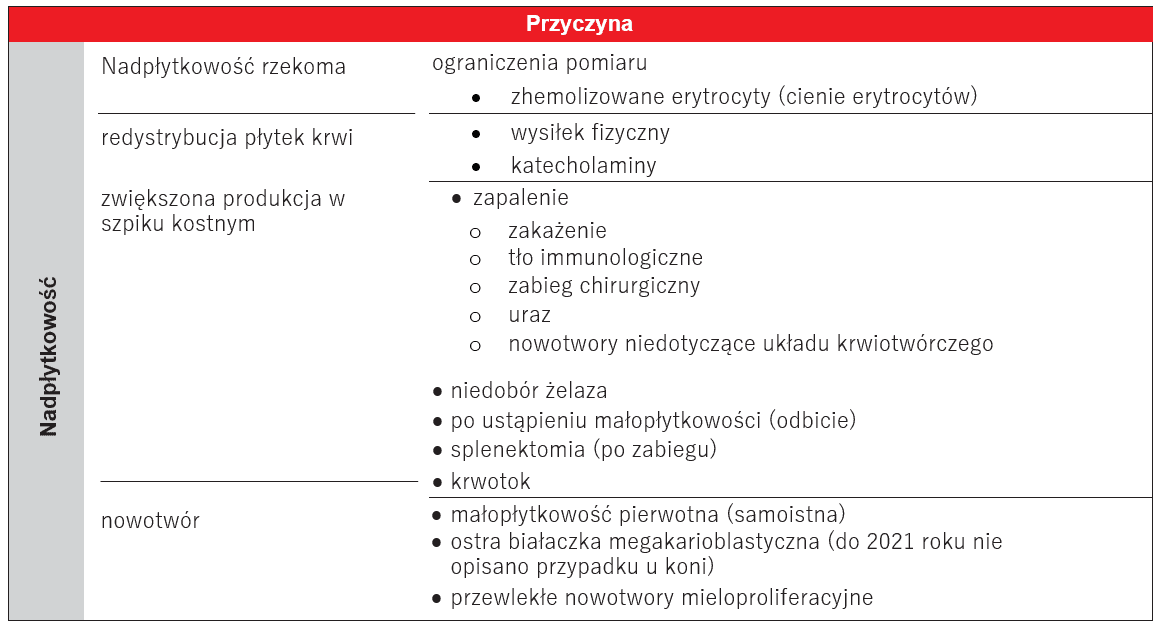
Nadpłytkowość
Nadpłytkowość (trombocytoza) to wzrost liczny płytek krążących we krwi obwodowej powyżej gatunkowo specyficznej norm. Tak jak w przypadku małopłytkowości, istnieje nadpłytkowość prawdziwa i rzekoma (Tabela 2). O nadpłytkowości rzekomej mówimy wtedy, gdy inne komórki krwi zostaną zliczone jako płytki krwi. Tymi komórkami mogą być małe limfocyty czy zhemolizowane erytrocyty. Pomocna w tym przypadku jest ocena wykresów z analizatora i rozmazów krwi.
Nieznaczna, fizjologiczna nadpłytkowość występuje często w trakcie i po wysiłku fizycznym lub pobudzeniu (np. stres podczas pobierania krwi). Jest to spowodowane skurczami śledziony, które powodują uwolnienie do obiegu zmagazynowanych w śledzionie płytek krwi18,19.
Nadpłytkowość prawdziwa dzieli się na pierwotną i wtórną. W większości przypadków, wzrost liczby płytek w nadpłytkowości wtórnej jest nieznaczny do umiarkowanego (300-500 G/l), podczas gdy w nadpłytkowości pierwotnej wzrost płytek krwi jest wysoki. Ponadto pierwotna nadpłytkowość częściej wiąże się z krwawieniem i zakrzepicą w obrazie klinicznym20,21,22.
Nadpłytkowość wtórna występuje najczęściej przy zapaleniu i zakażeniach24.
Podsumowanie
Liczba płytek krwi to składowa każdego badania morfologicznego krwi, która może być pomocna w określeniu choroby pierwotnej. Wynik badania należy zawsze sprawdzić pod mikroskopem. W przypadku stwierdzonej małopłytkowości lub nadpłytkopwości należy ustalić ich przyczynę na podstawie dokładnego wywiadu, badania klinicznego oraz badań dodatkowych.
dr n. wet. Annemarie E. Baur-Kaufhold
Bibliografia: Lista dostępna na życzenie.