Zastosowanie antybiotyku wymaga dokładnej diagnozy opartej na badaniu klinicznym. Może także zaistnieć konieczność wykonania dodatkowej diagnostyki obejmującej określenie statusu immunologicznego i uwzględnienie aspektów epidemiologicznych. Nieodzownym elementem jest również doświadczenie i fachowa wiedza. Antybiotyki winny być stosowane wyłącznie w celach terapeutycznych i metafilaktycznych, nigdy profilaktycznie. Przed rozpoczęciem leczenia antybiotykowego zaleca się wykonanie badania mikrobiologicznego różnicującego patogeny. W przypadkach, w których obraz kliniczny nie wskazuje na konkretny zdefiniowany patogen o znanym stopniu lekooporności, wskazane jest wykonanie antybiogramu. Jeżeli w leczeniu danego zakażenia bakteryjnego istnieje możliwość wyboru pomiędzy kilkoma różnymi rodzajami antybiotyków, należy wybrać lek o najwęższym spektrum działania i jak najszerszym zakresie terapeutycznym oraz – o ile zachodzi taka potrzeba – lek o wysokim stopniu penetracji dotkankowej.
Stosowanie antybiotyków winno odbywać się w zgodzie z wymogami warunkującymi ich dopuszczenie do użytku. Każda modyfikacja dotycząca dawki, sposobu aplikacji, wskazań czy gatunku zwierzęcia powinna mieć swoje uzasadnienie. Okres stosowania powinien być jak najkrótszy, jednak na tyle długi, aby zwalczyć infekcję. W większości przypadków do celów leczenia i w metafilaktyce zakażeń bakteryjnych wystarcza stosowanie antybiotyku przez okres od pięciu do siedmiu dni. Jednak w niektórych przypadkach może być wskazane stosowanie antybiotyku przez dłuższy okres czasu, np. w zapaleniu szpiku kostnego, w ciężkich ropnych zapaleniach skory bądź w infekcjach górnych dróg moczowych i infekcjach nawracających.
Zakażenia skórne
W ropnych zapaleniach skóry u psów najczęściej izolowanym patogenem są gronkowce, a w 90% przypadków są to szczepy Staphylococcus pseudointermedius. Należy zaznaczyć, iż bakterie te z jednej strony wchodzą w skład normalnej flory bakteryjnej skóry, z drugiej jednak strony mogą przy sprzyjającym działaniu czynników zewnętrznych wywoływać zarówno infekcje miejscowe jak i układowe, na przykład ropne zapalenie skóry, zapalenie ucha, infekcje ran, zapalenie pęcherza i zapalenie spojówek. Do czynników sprzyjających rozwojowi ropnego zapalenia skory zalicza się między innymi podwyższoną temperaturę skóry (wskutek wysokiej temperatury otoczenia lub ciemnego umaszczenia), pasożyty zewnętrzne i alergie wywołujące świąd i mogące prowadzić do uszkodzeń skory i wtórnych ropnych zapaleń skory, podwyższona wilgotność skóry (gęsta sierść, stany zapalne, opatrunki), a także zaburzenia systemu odpornościowego.
Badania mikrobiologiczne wraz z antybiogramem wskazane są przede wszystkim w ciężkich ropnych zapaleniach skóry, u zwierząt leczonych wcześniej antybiotykami. Badanie mikrobiologiczne zaleca się również ze względu na stale rosnącą liczbę szczepów S. pseudintermedius opornych na metycylinę.
Leczenie ropnego zapalenia skory powinno trwać 3 tygodnie względnie od 1 do 2 tygodni od momentu ustania objawów. Skuteczność leczenia należy w każdym przypadku skontrolować dotykowo, gdyż często górne warstwy skóry wyglądają znacznie lepiej, niż warstwy położone głębiej (w razie potrzeby wskazane jest wykonanie biopsji).
Zakażenia przyranne
Mianem zakażenia przyrannego określa się wniknięcie chorobotwórczych mikroorganizmów do rany, któremu towarzyszą charakterystyczne oznaki miejscowego stanu zapalnego. Najczęstszą przyczyną zakażeń przyrannych są bakterie, rzadziej wirusy, grzyby i pasożyty.
Ostateczne rozwinięcie się infekcji uzależnione jest od rodzaju i liczby drobnoustrojów chorobotwórczych, ale przede wszystkim od statusu immunologicznego zwierzęcia.
Rany dzieli się na 4 kategorie:
- rany czyste,
- rany czyste/skażone,
- rany skażone,
- rany brudne.

Czynnikami ryzyka w przypadku zakażeń przyrannych są z jednej strony czynniki związane z samym zwierzęciem, np. zaawansowany wiek, ogólnie zły stan zdrowia, schorzenia główne (cukrzyca), zaburzenia wewnątrzwydzielnicze, obniżona odporność czy chemioterapia. Pewną rolę odgrywają tu również tzw. operacyjne czynniki ryzyka, np. zgolenie sierści, niedostateczna bądź nieprawidłowa dezynfekcja skóry, czas trwania zabiegu, czas trwania znieczulenia, a także doświadczenie osoby wykonującej zabieg.
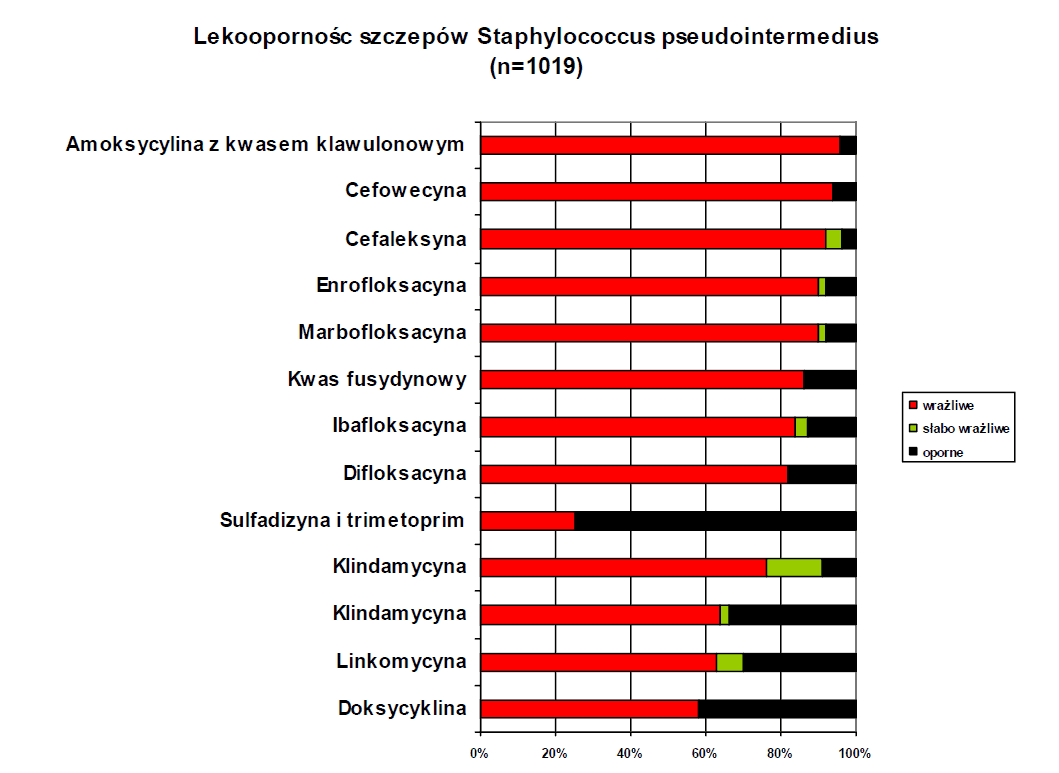
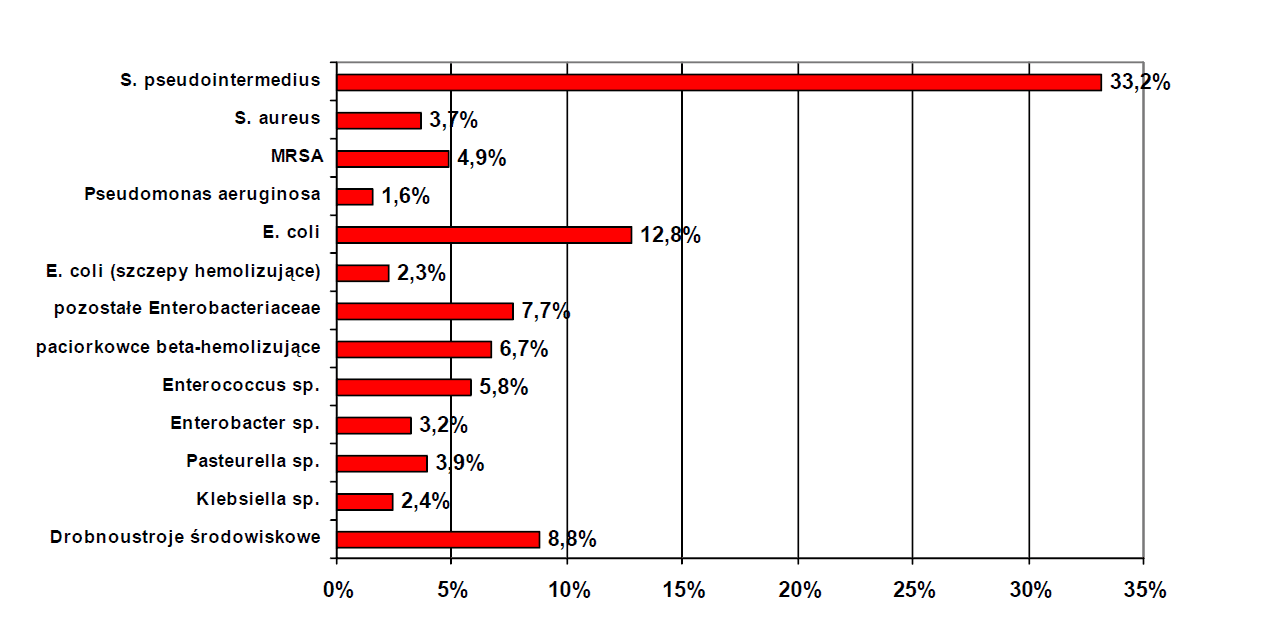
Na przestrzeni roku 2008 przebadano ogółem 578 wymazów pobranych z ran, przy czym w 70% przypadków stwierdzono obecność chorobotwórczych drobnoustrojów. Drobnoustrojami izolowanymi najczęściej u psów były szczepy S. pseudointermedius, a w dalszej kolejności szczepy E.coli i S.aureus (MRSA).
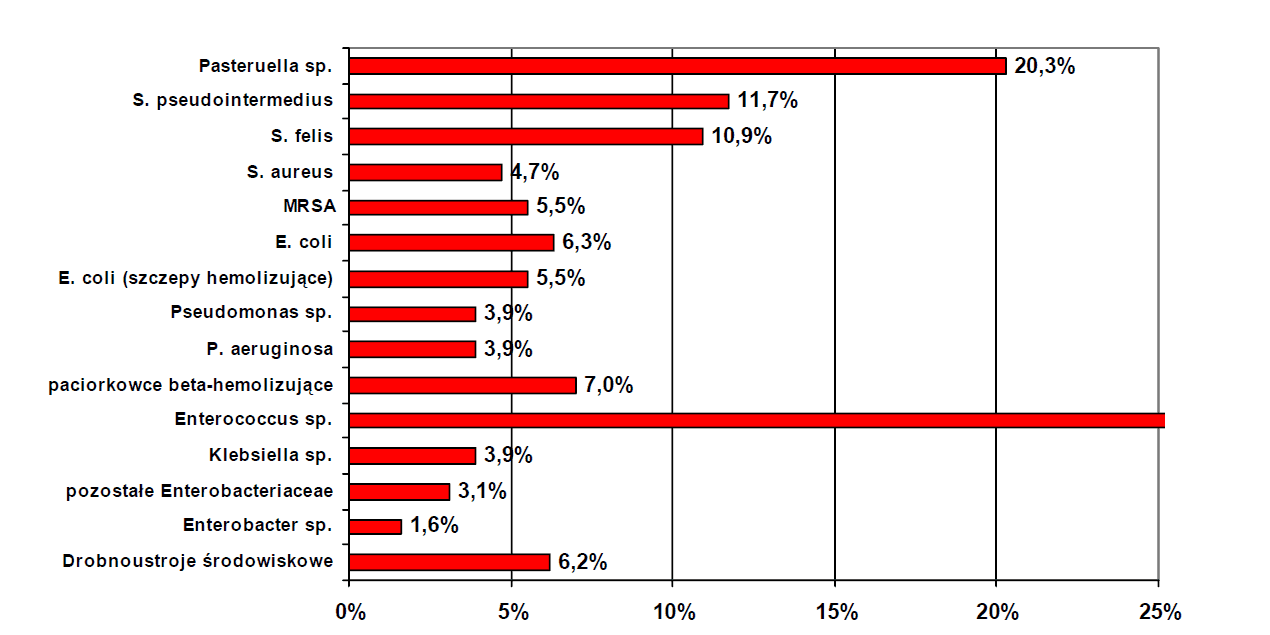
U kotów izolowano najczęściej szczepy Pasteurella spp., a w dalszej kolejności E.coli, S.pseudointermedius, S.felis, S. Aureus (MRSA).
Ze względu na stale rosnącą oporność gronkowców, a w szczególności wśród szczepów Staphylococcus aureus (MRSA) i Staphylococcus pseudointermedius (MRSP), nieodzownym działaniem jest różnicowanie szczepów połączone ze sporządzeniem antybiogramu. Wśród gronkowców koagulazododatnich (S. Aureus, S. Pseudointermedius) udział szczepów MRSA i MRSP, czyli opornych na metycylinę, wynosi odpowiednio 3,2% i 8,1%. Gronkowce oporne na metycylinę są rownież potencjalnie oporne na antybiotyki beta-laktamowe (penicyliny, cefalosporyny, karbapenemy), a w przypadku szczepów wieloopornych oporność dotyczy także dalszych grup antybiotyków. Jak widać na wykresie status opornościowy szczepów wrażliwych i szczepów opornych na metycylinę znacznie się różni.


Wnioski
Coraz częściej obserwuje się szczepy S.aureus i S.pseudointermedius oporne na metycylinę, czyli tak zwane szczepy MRSA i MRSP. Obok bakterii z grupy Enterobacteriaceae wytwarzających ESBL należą one do drobnoustrojów wywołujących infekcje szpitalne. Decydujące znaczenie w profilaktyce tego rodzaju infekcji ma odpowiedni poziom wiedzy personelu medycznego, prawidłowo funkcjonujący system kontroli i utrzymania czystości ze szczególnym uwzględnieniem higieny rąk, a także odpowiedzialne stosowanie antybiotyków. Higiena rąk jest najprostszą, a przede wszystkim najskuteczniejszą metodą zapobiegania szerzeniu się tzw. infekcji szpitalnych. Innymi metodami są badania monitorujące i programy nadzoru stanowiące źródło informacji na temat aktualnego statusu lekooporności i jej rozwoju. Ważna jest również ścisła współpraca z medycyną ludzką umożliwiająca wypracowanie wspólnej strategii walki ze szczepami wieloopornymi.



