Infekcje dróg moczowych są częstym powodem przyprowadzenia psów i kotów do lekarza weterynarii. Występujące symptomy kliniczne są przy tym niespecyficzne (m.in. krwiomocz, skąpomocz, bezmocz, wielomocz) i mogą wskazywać na wiele innych jednostek chorobowych. Aby odróżnić bakteryjne zapalenie dróg moczowych od niebakteryjnego należy przeprowadzić szczegółowy wywiad oraz badanie kliniczne, a także pełne badanie moczu (badanie fizyko-chemiczne moczu łącznie z oznaczeniem ciężaru właściwego moczu przy pomocy refraktometru oraz badanie osadu moczu). 25% przypadków klinicznych psów z podejrzeniem zakażenia dróg moczowych zostaje ostatecznie potwierdzona. Infekcje dróg moczowych stanowią 14% wszystkich infekcji u tego gatunku stąd można stwierdzić, że każdy pies w swoim życiu zapadnie na tę chorobę. U kotów infekcje dolnych dróg moczowych występują znacznie rzadziej, przy widocznej predyspozycji obserwowanej u kotów starszych. Wśród kotów z objawami klinicznymi, dziesięcioletnimi i starszymi, diagnoza zakażenia dróg moczowych zostaje postawiona w 50% przypadków. Dla porównania u kotów o podobnej symptomatyce, ale młodszych, diagnoza ta byłaby postawiona tylko w mniej niż 5% przypadków.
Terapia bateryjnych zapaleń dróg moczowych.
Osiągnięta koncentracja zastosowanego antybiotyku w terapii infekcji dróg moczowych powinna być przynajmniej cztery razy wyższa niż jego minimalne stężenie hamujące. Dla wielu klas antybiotyków nie stanowi to problemu, gdyż dzięki aktywnemu mechanizmowi eliminacji drogą nerkową, osiągają one od dziesięć do sto razy wyższe stężenie w moczu niż w osoczu. Oznacza to, iż w sporadycznych sytuacjach można zastosować antybiotyk, wobec którego wyizolowane bakterie są średnio wrażliwe. Jedynym warunkiem jest fakt, aby wyniki antybiogramu odnosiły się do stężeń osiąganych przez antybiotyk w osoczu, nie w moczu (wartości minimalnych stężeń hamujących w moczu są dla zwierząt w większości przypadków niedostępne). Do klas antybiotyków osiagających wysoką koncentrację w moczu należą m.in.: ampicylina, amoksycylina potencjonowana i zwykła, cefalosporyny, chinoliny, gentamycyna oraz sulfametoksazol z trimetoprimem. Gentamycyna powinna być traktowana jako antybiotyk tzw. „ostatniego rzutu” (z wyłączeniem sytuacji, gdy będzie to jedyny antybiotyk, na który wyizolowane bakterie będą wrażliwe) ze względu na jej skutki uboczne oraz sposób aplikacji. Także chinolony nie powinny być antybiotykami tzw. „pierwszego rzutu”, gdyż sprzyjają one powstawaniu szczepów wieloopornych. W 2011 roku grupa ekspertów International Society for Companion Animal Infectious Diseases (=ISCAID) wypracowała wytyczne odnośnie terapii zakażeń dróg moczowych u zwierząt. Dają one lekarzowi weterynarii jasne i proste wskazówki oparte na badaniach naukowych oraz uwzględniające konieczność unikania powstawania oporności. Wytyczne te są uznawane na terenie całej Unii Europejskiej, muszą być jednak interpretowane w uwzględnieniu o lokalne prawodawstwo, dostępność do proponowanych antybiotyków, czy rodzaje oporności występujących na terenie danego kraju.
Wytyczne ISCAID w terapii zakażeń dróg moczowych.
Rozróżnia się skomplikowane i nieskomplikowane infekcje dróg moczowych. Schemat nr 1 obrazuje sposoby ich różnicowania oraz przedstawia propozycje terapii. W przypadku skomplikowanych infekcji, gdy symptomy pojawiają się na nowo w ciągu sześciu miesięcy od zakończenia terapii, rozróżniamy dodatkowo między reinfekcją a nawrotem choroby. O reinfekcji mówimy, gdy po skutecznej terapii dochodzi do zakażenia innym szczepem bakterii, natomiast przy nawrocie choroby mamy do czynienia z tym samym szczepem bakterii. Różnicowanie to jest jedynie możliwe na podstawie wyników mikrobiologicznego badania moczu. Nawrót występuje najczęściej w krótszym okresie czasu niż reinfekcja, ponieważ rzeczywista eliminacja bakterii nie została uzyskana. Dobierając antybiotyk powinniśmy mieć na uwadze klasę do której należy, wysokość dawki a także zaangażowanie właściciela. W przypadku reinfekcji decydujące jest ustalenie czynników predysponujących.
Aby zdiagnozować odmiedniczkowe zapalenie dróg moczowych (pyelonephritis) należy przeprowadzić mikrobiologiczne badanie moczu pobranego przez nakłucie pęcherza moczowego (cystocentezę) tudzież mikrobiologiczne badanie bioptatu z okolicy zmienionej. Przy terapii pyelonephritis bardzo ważne jest osiągnięcie wystarczająco wysokiego wysycenia tkanki antybiotykiem. Ze względu na powagę choroby należy rozpocząć terapię inhibitorem gyrazy zanim jeszcze otrzymamy wyniki badań z laboratorium (terapia empiryczna, oparta na doświadczeniu praktyka). Chinolony działają na większość szczepów bakterii mogących występować w moczu oraz osiągają dobre wysycenie tkanek. Po otrzymaniu wyników antybiogramu należy sprawdzić, czy rozpoczęta terapia jest terapią właściwą. Czas antybiotykoterapii powinien wynosić od czterech do sześciu tygodni. Skuteczność terapii kontroluje się jak w przypadku skomplikowanych infekcji dróg moczowych.
Wytyczne ISCAID odnoszą się także do subklinicznej bakteriurii (bakteriomoczu), tj. obecności bakterii w moczu pobranym przez cystocentezę, której nie towarzyszą objawy kliniczne. Według najnowszych badań tego rodzaju infekcje nie powinny zostać leczone, gdyż szkody wynikające z możliwości rozwinięcia się antybiotykooporności mogą być większe od teoretycznie osiągniętych korzyści. Analogicznie sytuacja przedstawia się u zwierząt z cewnikiem moczowym. Kwestią decydującą jest tutaj moment pojawienia się symptomów klinicznch. Jeśli u cewnikowanego pacjenta stwierdzimy zakażenie dróg moczowych, należy bezzwłocznie usunąć kateter, zlecić wykonanie mikrobiologicznego badania moczu (pobranego przez cystocentezę) oraz założyć nowy katerer.
Interpretacja wyników badań moczu psów i kotów przeprowadzonych przez LABOKLIN w 2013 roku (n=7864)
Jak już wyżej wspomniano, wytyczne ISCAID należy interpertować uwzględniając m.in. lokalne prawodawstwo. Dodatkowo ważne są informacje o aktualnie diagnozowanych szczepach bakterii w próbkach moczu oraz o rodzaju stwierdzanej antybiotykooporności. Warto też rozważyć te kwestie w wymiarze lokalnym, tj. w odniesieniu do próbek od pacjentów z konkretnej lecznicy, kliniki czy gabinetu weterynaryjnego. Nie powinno się na przykład rozpoczynać terapii substancją czynną, względem której więcej niż 10% pacjentów danej kliniki wykazuje oporność. Nadal częściej do badania mikrobiologicznego zostaje dostarczany mocz z mikcji spontanicznej zamiast z cystocentezy. Aby przy tego rodzaju próbce móc odróżnić infekcję od kontaminacji, należy zwrócić uwagę na ilościowy wynik badania. Na wykresie 1 i 2 przedstawione zostały najczęściej oznaczane przez LABOKLIN szczepy bakterii w próbkach moczu psów i kotów w 2013 roku.
Do czterech najczęściej diagnozowanych szczepów bakterii w próbkach moczu psów należą: E.coli, gronkowce, Proteus spp. oraz paciorkowce beta-hemolizujące. Łącznie są one odpowiedzialne za ponad 65% infekcji dróg moczowych. Antybiotykoterapia w zakażeniach dolnych dróg moczowych.
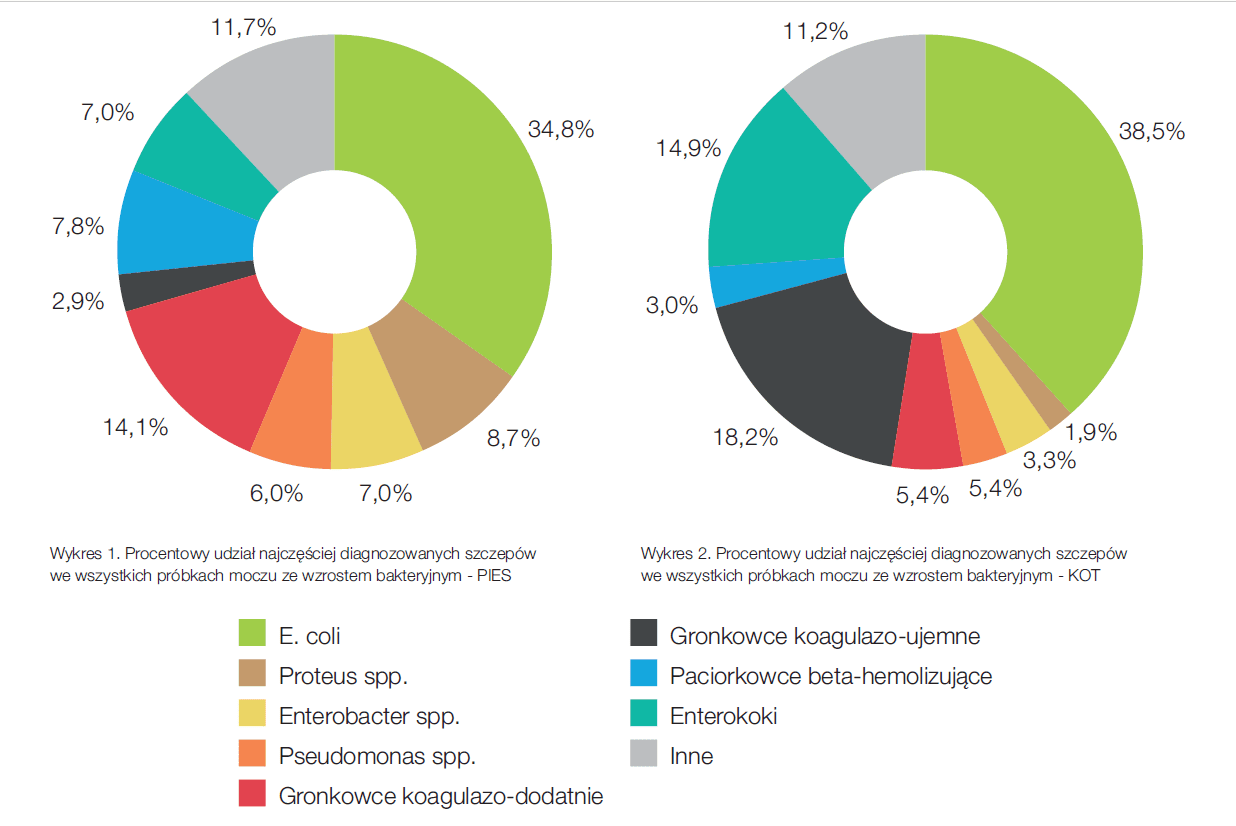
Do czterech najczęściej diagnozowanych szczepów bakterii w próbkach moczu kotów należą: E.coli, gronkowce (koagulazo-dodatnie jak i koagulazo-ujemne) oraz eneterokoki. Łącznie są one odpowiedzialne aż za 77% infekcji dróg moczowych.
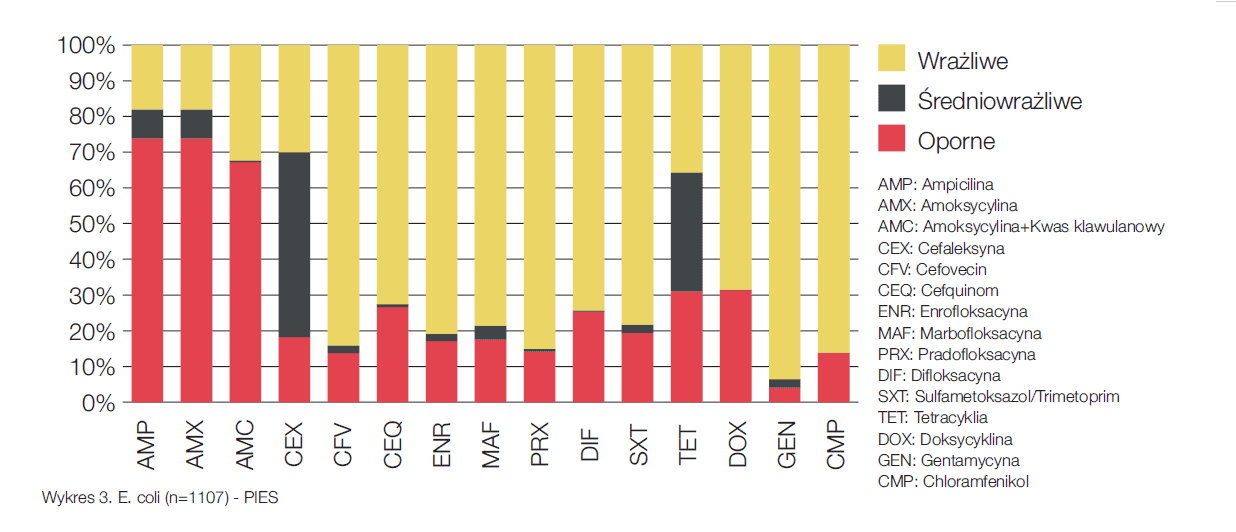
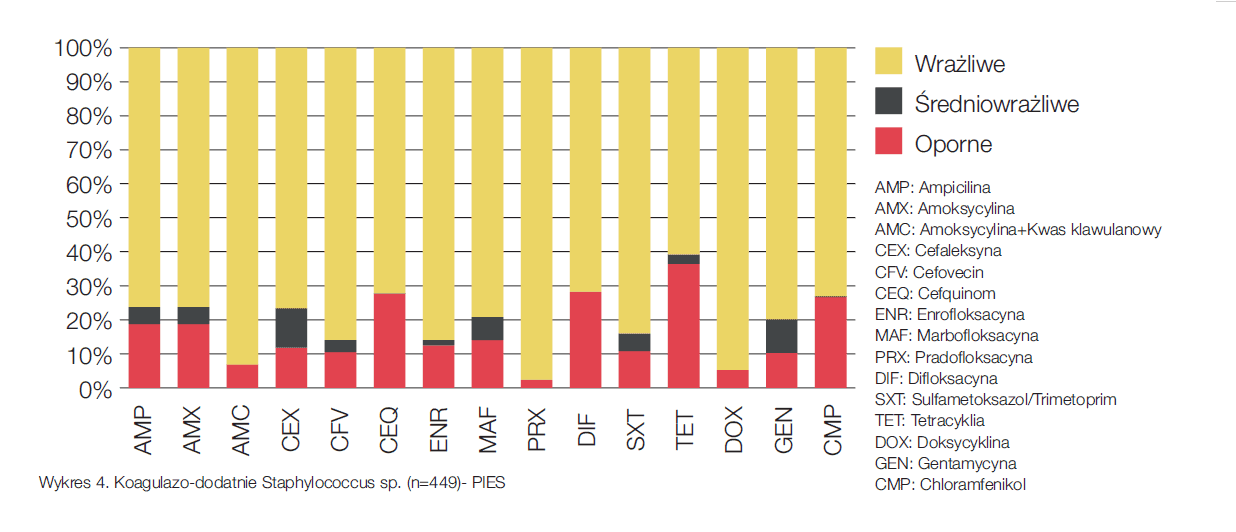
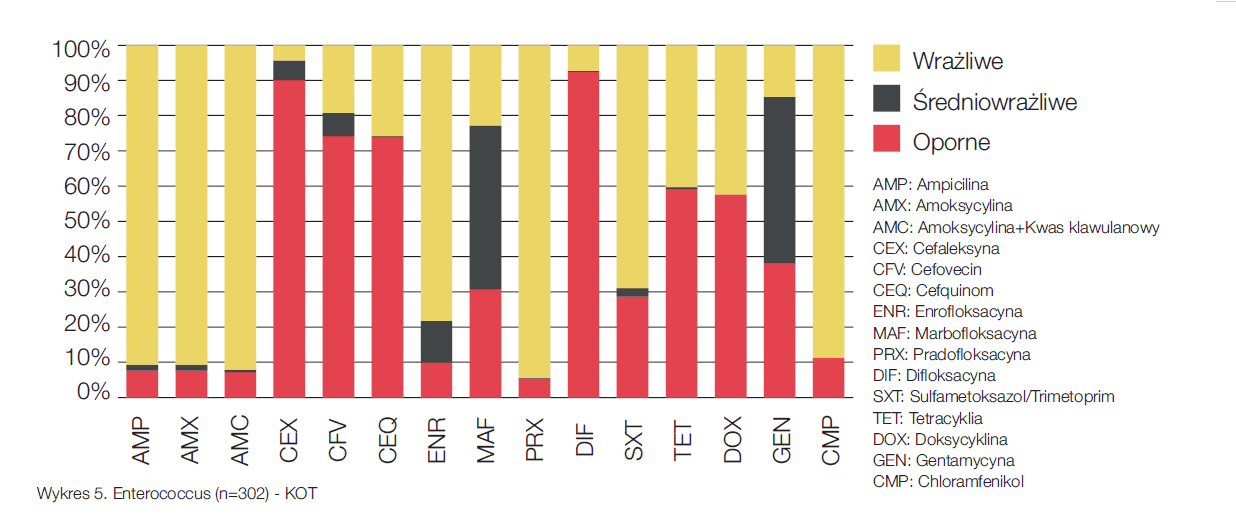
Aby sprawdzić, czy antybiotyki zalecane przez ISCAID do terapii empirycznej byłyby skuteczne w naszych warunkach, przeanalizowaliśmy dane z antybiogramów. Niżej zamieszczone wykresy przedstawiają wyniki tych analiz dla najbardziej znaczących grup drobnoustrojów w zakażeniach dróg moczowych. Wykres nr 3 pokazuje rodzaje oporności wyznaczone dla E.coli z moczu psów. W przypadku kotów wykres ten byłby zbliżony. Wykres nr 4 przedstawia koagulazo-dodatnie gronkowce u psów. Podobnie wyglądałby wykres dla koagulazo-ujemnych gronkowców u kotów. Rzadziej diagnozowane u kotów gronkowce koagulazo-dodatnie są z reguły nieco bardziej oporne. Na wykresie nr 5 przedstawione są enterokoki z moczu kotów. Aby odpowiedzieć na wyżej postawione pytanie, zestawiliśmy cztery najczęściej diagnozowane szczepy bakterii w moczach psów i kotów z czterema najczęściej stosowanymi substancjami czynnymi w terapii empirycznej. ISCAID zaleca użycie w terapii empirycznej amoksycyliny lub sulfametoksazolu z trimetoprimem, przy pierwszeństwie dla amoksycyliny. Amoksycylina stosowana w infekcjach wywołanych przez E.coli, cieszy się w wielu krajach europejskich bardzo dobrą skutecznością. Jak przedstawia wykres nr 3 tendencja ta nie jest widoczna w naszych warunkach. Bazując na danych z antybiogramów można stwierdzić, iż antybiotykiem preferowanym przy mieszanych infekcjach dróg moczowych powinien być sulfametoksazol (wykres nr 6). Jeśli w ramach mikroskopowego badania osadu moczu możliwe jest różnicowanie między pałeczkami a ziarniakami i widoczne są ziarniaki, to zalecane jest użycie amoksycyliny, która osiąga wysoką koncentrację w moczu. Enrofloksacyna powinna być zarezerwowana dla bardzo skomplikowanych przypadków.